Lato to czas beztroski, kiedy ludzie z reguły mniej niż zwykle przejmują się problemami czy chorobami. Jednocześnie jest to jednak pora roku, w której znacznie wzrasta ryzyko infekcji wirusem HPV – zwłaszcza wśród niektórych grup wiekowych. Warto mieć świadomość tego, że nasz urlop nie oznacza wcale, że patogeny również są w tym czasie na wakacjach. Jakie grupy osób w okresie wakacyjnym są szczególnie narażone na infekcję wirusem HPV? Jak wyglądają potencjalne drogi zakażenia? Jak najskuteczniej chronić się przed tym zagrożeniem? O tym, jak i o innych kwestiach związanych z wirusem HPV (brodawczaka ludzkiego), odpowiedzialnym za ponad 95% przypadków raka szyjki macicy, mówi ginekolog Maciej Mazurec.
Wirus brodawczaka ludzkiego nie jest w żaden sposób związany z porami roku. Ma natomiast bezpośredni związek z zachowaniami intymnymi ludzi. Jeśli zatem podczas wakacji różnią się one od zachowań poza okresem urlopowym, jesteśmy w tym zakresie aktywniejsi (chodzi o aktywność w postaci zwiększonej liczby partnerów seksualnych), ryzyko transmisji wirusa wzrasta.
Zachowania seksualne ludzi zależne są od grupy wiekowej, a mówiąc szerzej, od etapu w życiu. Młodzież od 15-16 roku życia, lecz również studencka i wczesnopostudencka, a więc ludzie poszukujący swojego miejsca w życiu, swoich stałych partnerek i partnerów, generują z reguły większe ryzyko transmisji wirusa niż ludzie na etapie ustabilizowanego życia - mówi dr Maciej Mazurec. Ci wyjeżdżają na wakacje już zwykle ze stałymi partnerami i całymi rodzinami, co sprawia, że ich sytuacja jest diametralnie różna od sytuacji osób młodszych. Te, ze względu na rodzaj zachowań seksualnych, można zaliczyć do grupy podwyższonego ryzyka, jeśli chodzi o infekcję wirusem HPV - tłumaczy ginekolog dr Maciej Mazurec.
Na zarażenie wirusem brodawczaka ludzkiego najbardziej narażone są więc grupy w sposób naturalny najbardziej otwarte na przygody seksualne, a więc młodzież młodsza i starsza. Mowa zatem o osobach, które podczas wakacji najczęściej zdobywają swoje pierwsze doświadczenia intymne.
Przed omówieniem metod zabezpieczania się, warto najpierw poznać drogi, jakimi do transmisji wirusa może dochodzić. Zwłaszcza, że tradycyjny dopochwowy stosunek intymny - choć najbardziej oczywisty - jest, niestety, tylko jedną z wielu możliwych dróg. Tak naprawdę wszelkie zachowania intymne wiążą się z ryzykiem infekcji wirusem HPV - tłumaczy specjalista. Rozumiemy przez to wszystkie formy kontaktów seksualnych, począwszy od oralno-oralnych, poprzez oralno-genitalne, oralno-analne na genitalno-analnych skończywszy. Wszelkie formy zachowań intymnych, w których udział biorą nabłonki partnerów, dopuszczane w związkach, są więc potencjalną drogą wniknięcia wirusa HPV do organizmu. Co za tym idzie, prezerwatywa nie gwarantuje więc w tym wypadku całkowitej ochrony.
Czy zatem w kontekście wirusa HPV może być ona lekceważona? Absolutnie nie! Jeśli chodzi o infekcje szyjki macicy czy pochwy, to jeśli używa się prezerwatyw dobrych producentów, a para nie będzie miała pecha w postaci uszkodzenia mechanicznego czy zsunięcia się prezerwatywy w trakcie współżycia, może okazać się ona skutecznym środkiem ochronnym.
Warto również w tym kontekście mieć świadomość istnienia tzw. femidomów, a więc prezerwatyw dla kobiet. Ich działanie polega na odwróceniu funkcji prezerwatywy - w tym wypadku nie zakłada jej mężczyzna, lecz kobieta. Protekcyjnie prezerwatywa kobieca jest skuteczniejsza od tradycyjnej prezerwatywy męskiej. Istota jej prawidłowego założenia polega bowiem na tym, że powinna ona wystawać poza wejście do pochwy na ok. dwa centymetry. Obszar ochrony jest więc szerszy, o powierzchni większej niż w przypadku prezerwatywy męskiej.
Niemniej jednak infekcja wirusem HPV nie dotyczy wyłącznie szyjki macicy czy pochwy, lecz również sromu, okolicy analnej, jamy ustnej czy gardła. W tych okolicach prezerwatywa nie ma już absolutnie żadnego znaczenia protekcyjnego.
Jeśli prezerwatywa nie daje gwarancji pełnej ochrony przed HPV, to czy istnieją jakieś inne metody zabezpieczania się przed tym zagrożeniem? Mówiąc wprost: niestety nie. Bo jeśli wirus może przedostać się choćby drogą oralno-oralną, w trakcie namiętnych, głębokich pocałunków, to jedyną formą prewencji byłoby po prostu nie podejmowanie tego typu aktywności z osobami nieznanymi. Trudno mówić w tym wypadku o innej formie ochrony.
Nie powinno się zapominać również o innej, pozapłciowej, możliwej drodze zakażenia. Kontakt skóra do skóry wcale nie musi być przecież kontaktem intymnym. Warto mieć tego świadomość, jednak nie na poziomie panicznego strachu. Osoba zainfekowana może przenosić wirusa HPV nawet na dłoniach czy ubraniach, i choć są to absolutnie niedominujące drogi infekcji, to - niestety - zarażenie się w ten sposób również jest możliwe.
Pełnej ochrony przed infekcją wirusem nie daje ani normalna, codzienna higiena ciała, ani nawet środki stosowane do dezynfekcji w postaci preparatów opartych o alkohol etylowy czy inne. Tak więc nawet stosując ultra-przesadną higienę, nie jest się w stanie w pełni zabezpieczyć przed infekcją. Warto jednak pamiętać, aby nie podchodzić do pozapłciowej transmisji wirusa w sposób przesadnie paniczny. Zarażenie się poprzez korzystanie ze wspólnych ręczników czy toalet choć potencjalnie jest możliwe, to statystycznie absolutnie nie jest ono tak istotne, jak to wynikające z zachowań seksualnych - uspokaja dr Maciej Mazurec.
Jak wiadomo, w prewencji wszystkich chorób najskuteczniejsza jest prewencja pierwotna, a więc niedopuszczenie do możliwości rozwinięcia się choroby. Jednocześnie związki monogamiczne, w których obydwoje partnerów nie miało wcześniej innych kontaktów seksualnych, są niezwykle rzadkie. A tylko one byłyby względną gwarancją na niezainfekowanie się wirusem HPV. Względną, bo nie zapominajmy przy tym, że istnieje również nieintymna droga transmisji wirusa.
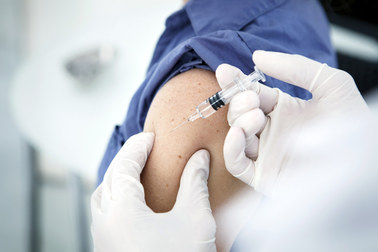
Biorąc zatem pod uwagę realia naszego życia, trzeba skupić się na skutecznej metodzie profilaktyki pierwotnej. Tą, w przypadku wirusa HPV, są szczepienia. Choć nie chronią one przed wszystkimi typami wirusa, to w przypadku typów, z którymi wiąże się najwyższe ryzyko nowotworów HPV-zależnych, ich skuteczność sięga 90%. Jeśli zaś chodzi o rodzaje wirusa odpowiedzialne za powstawanie brodawek płciowych (infekcja nimi w ciągu roku dotyczy liczby nie mniejszej niż 300 milionów ludzi na świecie), to w tym przypadku zbliżają się one do stuprocentowej skuteczności. Ostatnim argumentem, rozstrzygającym za koniecznością szczepień powinien być fakt, że ich bezpieczeństwo i skuteczność na świecie udowodniono już dawno temu, o czym świadczą raporty Światowej Organizacji Zdrowia monitorującej szczepienia w skali ogólnoświatowej czy dziesiątki milionów osób zaszczepionych na świecie.
Jednocześnie trzeba wziąć też pod uwagę fakt, że optymalnym czasem na szczepienie jest 9-14 rok życia. W takim wieku żadne dziecko nie może jeszcze podjąć samodzielnej decyzji o tym, że chce być zaszczepione. Dlatego wiedza i zrozumienie przez rodziców faktu, że szczepienie przeciwko - najlepiej - dziewięciu typom wirusa, w tym siedmiu wysokoonkogennym i dwóm niskoonkogennym odpowiedzialnym za powstawanie brodawek płciowych, jest jedną z najlepszych inwestycji w zdrowie dziecka. Zarówno krótkoterminowe (wiążące się w tym przypadku z uciążliwymi i nieestetycznymi brodawkami płciowymi), jak i rozpatrywane w perspektywie długofalowej - związane ze znaczącym zmniejszeniem ryzyka wystąpienia nowotworów HPV-zależnych - tłumaczy ginekolog.
Równocześnie trzeba pamiętać o tym, że nie istnieje stuprocentowo skuteczna forma ochrony przed HPV. Nie byłaby nią nawet sytuacja, w której człowiek od zawsze tworzyłby monogamiczny związek z drugą, równie wierną osobą. Jeśli jednak medycyna daje możliwość tak skutecznej walki z tym zagrożeniem, po prostu warto z tego skorzystać.