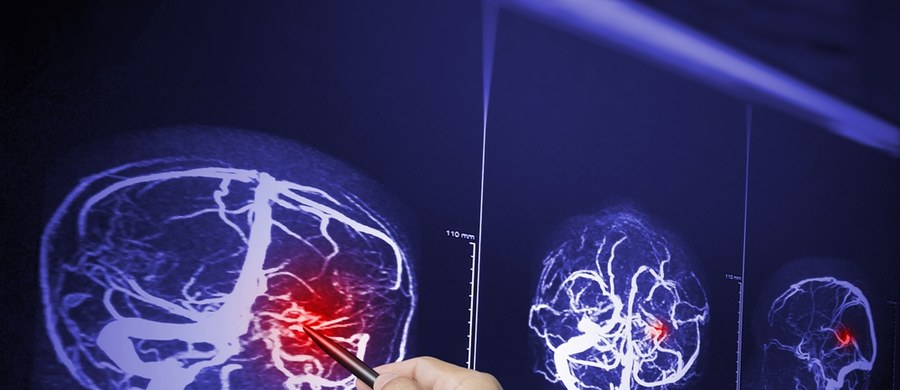
Co 8 minut ktoś w Polsce doznaje udaru niedokrwiennego mózgu. Większość tych osób do końca życia będzie zmagała się z niepełnosprawnością. "Kiedy dochodzi do udaru, liczy się czas. Lekarze mają maksymalnie 4,5 do 6 godzin od momentu wystąpienia objawów na podjęcie skutecznego leczenia" - mówi w rozmowie z Anną Kropaczek dr hab. Ewa Krzystanek, kierująca Oddziałem Neurologii i Oddziałem Udarowym w Uniwersyteckim Centrum Klinicznym w Katowicach. Ruszył ogólnopolski program profilaktyki chorób naczyń mózgowych. Ma na celu wczesne wykrycie czynników ryzyka u osób od 40. do 65. roku życia. Program realizuje 9 szpitali w Polsce, m.in. właśnie Uniwersyteckie Centrum Kliniczne im. prof. K.Gibińskiego Śląskiego Uniwersytetu Medycznego w Katowicach.
Anna Kropaczek, RMF FM: Czym jest udar?
Dr hab. Ewa Krzystanek, Uniwersyteckie Centrum Kliniczne w Katowicach: Udar to bardzo poważne schorzenie neurologiczne. Jeśli mówimy o udarze niedokrwiennym, u pacjenta występuje szereg objawów spowodowanych zamknięciem naczynia w mózgu. W Polsce co 8 minut jeden człowiek doznaje udaru. W skali roku to 70-80 tys. Polaków. W tej grupie 60-70 proc. osób będzie niepełnosprawnych. Udar jest związany z niedowładami czyli brakiem możliwości chodzenia, brakiem możliwości posługiwania się górną kończyną prawą lub lewą, czyli nie można zrobić tego, co zwykle: pokroić sałatki, napisać notatki, chodzić. To może być asymetria twarzy, zaburzenia mowy. Pacjent po udarze może nie rozumieć, co do niego mówimy albo może rozumieć nas świetnie, ale nie może mówić. Warto też wspomnieć o zaniewidzeniu, szczególnie jeśli jest to nagłe zaniewidzenie na jedno oko.
Pewnie większości osób wydaje się, że udar wydarza się nagle...
Bardzo słusznie. Po angielsku to "stroke" czyli uderzenie. Jesteśmy zdrowi i nagle, pewnego dnia coś się dzieje. Nie możemy chodzić, kręci nam się w głowie, nie możemy mówić, mamy asymetryczną twarz. Udar trudno przewidzieć, ale dzięki programowi profilaktyki można zidentyfikować osoby, u których występują czynniki ryzyka.
Czy w żaden sposób nie jesteśmy w stanie przewidzieć udaru?
Sytuacjami, które zapowiadają udar są tzw. przemijające incydenty niedokrwienia mózgu (TIA - transient ischemic attack). U pacjenta pojawiają się objawy udarowe, ale na skutek działania obronnego naszego organizmu dochodzi do udrożnienia naczynia i te objawy się wycofują. Niewiele osób wie, że to są groźne objawy, zapowiadają udar w przyszłości.
Jakie to są objawy?
Te, które już wymieniłam czyli zaburzenia mowy, wykrzywienie twarzy, niedowład ręki, nogi. Tyle, że np. po 15 minutach, po godzinie te objawy ustępują. U pacjenta rodzi się wtedy takie przekonanie, że wszystko jest w porządku i nie musi iść do lekarza. Nie zdajemy sobie sprawy, że w ciągu 5 lat co czwarta z tych osób będzie miała udar. To jest ten moment, kiedy pacjent powinien być zaopatrzony przez neurologa, powinien mieć określone czynniki ryzyka.
Jakie zatem są czynniki ryzyka?
Według badania INTERSTROKE z 2016 roku, za 91 proc. udarów odpowiedzialnych jest 10 czynników. Są to: nadciśnienie tętnicze, które sami możemy kontrolować, zaburzenia rytmu serca (na pierwszym miejscu jest migotanie przedsionków). Poza tym: aktywne palenie papierosów, nadużywanie alkoholu, otyłość brzuszna, dieta - tutaj mam na myśli nie tylko hiperkaloryczność ale także nadmierne spożycie soli, małe spożycie ryb i owoców. Dalej, brak aktywności fizycznej, cukrzyca i czynniki psychospołeczne takie, jak stres i depresja. Jeśli spojrzymy na te czynniki, to wyraźnie widać, że jesteśmy w stanie na większość z nich wpłynąć i to w sposób pozamedyczny.
Czy z wiekiem ryzyko rośnie?
Zdecydowanie. Czynnikiem niemodyfikowalnym ryzyka udaru mózgu jest wiek. Im jesteśmy starsi, tym większe jest ryzyko zachorowania. Rzadko chorują ludzie młodzi, aczkolwiek to się zdarza.
Wracając do tych przemijających incydentów niedokrwienia mózgu, czy w każdej takiej sytuacji od razu powinniśmy pojechać do lekarza, do szpitala?
Każdy przemijający incydent niedokrwienia, czyli TIA jest absolutnie przyczynkiem do tego, aby natychmiast udać się do lekarza, zadzwonić po pogotowie po to, żeby móc wdrożyć prewencję udaru mózgu, ponieważ bardzo poważnie rośnie ryzyko incydentu udarowego. Mówi się, że 4-8 proc. tych osób, które miały przemijający incydent niedokrwienia, w ciągu 30 dni dozna udaru. Nie ma więc czasu, nie ma na co czekać. Konieczna jest diagnostyka. Trzeba sprawdzić, co było przyczyną tego, że taki incydent miał miejsce.
Jak długo taki incydent może trwać?
Może on minąć w ciągu 5 minut, 10 minut, godziny...nie czekamy aż to minie. Jeśli pojawiają się objawy, które opisałam, to nie czekamy na nic więcej. Natychmiast wzywamy pogotowie. Ratownictwo medyczne jest przygotowane i natychmiast będzie reagować przewożąc pacjenta do szpitala.
Jaka jest śmiertelność w przypadku udaru?
Wysoka, ale udało się znacznie ją obniżyć w ciągu ostatnich 20 lat. W latach 2000-2009 wczesna śmiertelność w udarze, czyli tzw. 30 dniowa zmalała w rejonie Warszawy z 43 proc. do 15 proc. To jest bardzo duża redukcja. Stało się to dzięki wielu działaniom, m.in. dzięki powstaniu oddziałów udarowych. Jeśli pacjent z udarem trafia do oddziału udarowego, to jego szanse na przeżycie są dużo większe.
Udar jest także przyczyną niesprawności...
Jest to najczęstsza przyczyna niesprawności u osób powyżej 45. roku życia. Inwalidyzacja może być różna aż do pozostania w łóżku bez możliwości samoobsługi. Przyjmuje się, że wśród pacjentów, którzy przeżyli powyżej 6 miesięcy od wystąpienia udaru, 48 proc. czyli prawie połowa ma utrzymujący się niedowład połowiczy, czyli ma niesprawną rękę i nogę po tej samej stronie. 22 proc. pacjentów nie jest w stanie chodzić, ¼ do połowy tych pacjentów jest całkowicie albo częściowo zależna od innych, czyli nie poradzi sobie sama w domu. Problemy z mową ma 12-18% osób. Trzeba też pamiętać, że u osób, które przeżyły udar, częściej niż w populacji zdrowej, rozwijają się problemy z pamięcią, padaczka, czy zaburzenia depresyjne. Jest to bardzo obciążająca choroba, również w sensie społecznym, ponieważ angażuje bliskich, rodzinę. Dlatego warto walczyć o każdego pacjenta, kiedy dozna udaru ale też o prewencję.
Co możemy zrobić, kiedy widzimy niepokojące objawy udaru u innej osoby?
Wykręcamy nr telefonu 999 lub 112, wzywamy pogotowie ratunkowe. Jak najszybciej transportujemy pacjenta do szpitala.
Mówi się, że liczy się czas...
Współczesne leczenie udarów to 4,5 godziny od jego wystąpienia. To jest ten czas, który mają lekarze. Stosujemy leczenie, które nazywamy trombolizą - podajemy substancję, która rozpuszcza skrzep, ale mamy na to tylko 4,5 godziny. Jeśli pacjent myśli: przejdzie mi, poczułem, że mam słabsze kończyny prawe, położę się, jak się zdrzemnę, może to minie, to po 4,5 godzinie jesteśmy bezradni. Już nie możemy w sposób najbardziej skuteczny pomóc pacjentowi. Dysponujemy jeszcze jedną bardzo nowoczesną metodą, trombektomią. W tym przypadku mamy nieco dłuższy czas - 6 godzin. Trombektomia oznacza mechaniczne udrożnienie naczynia. W tym wypadku fachowiec, zwykle radiolog interwencyjny, cieniutkim cewnikiem dochodzi do miejsca, w którym jest skrzep i potrafi go różnymi technikami usunąć: odessać, usunąć w całości. Jeśli zabieg jest wykonany do 6 godzin, to prawdopodobieństwo, że pacjent będzie zdrowy, bez deficytów neurologicznych jest duże.
Jak możemy zapobiegać udarowi jak najwcześniej?
Odkąd dojrzejemy do tego, że możemy dbać o swoje zdrowie, trzeba prowadzić tzw. zdrowy styl życia czyli wysypiać się, unikać stresu, dbać o dietę. Dość popularna jest ostatnio dieta DASH. Obniża ciśnienie, pozytywnie wpływa na naczynia mózgowe, serce. Powinniśmy starać się jeść więcej ryb, warzyw, mniej mięsa, zwłaszcza czerwonego, zero fast foodów, ograniczyć w diecie sól. Warto rzucić palenie, ograniczyć spożycie alkoholu. Warto spojrzeć na siebie w lustrze i jeśli trzeba, zredukować wagę. Od czasu do czasu warto u lekarza rodzinnego zmierzyć ciśnienie tętnicze i poziom glikemii.
Uniwersyteckie Centrum Kliniczne w Katowicach prowadzi program, finansowany z funduszy unijnych oraz przez Ministerstwo Zdrowia, który ma na celu wczesne wykrywanie czynników ryzyka i zapobieganie udarom...
Jest to ogólnopolski program profilaktyki chorób naczyń mózgowych. Służy temu, by zidentyfikować czynniki ryzyka wśród pozornie zdrowej populacji i tym, którzy są zagrożeni chorobą naczyniową, a tu najczęstszą jest udar, zaproponować bardziej szczegółowe badania, zidentyfikować te czynniki ryzyka i zastosować prewencję pierwotną.
Kto i gdzie powinien się zgłosić do takiego programu?
Program jest dedykowany osobom między 40. a 65. rokiem życia. Chodzi o to, by sprawdzić, czy w tej populacji są już osoby zagrożone. Osoby, które chciałyby się przebadać, powinny zgłosić się do swoich lekarzy rodzinnych. My, jako Szpital i Poradnia Neurologiczna współpracujemy z POZ. W podstawowej opiece zdrowotnej lekarz rozmawia z pacjentem, pacjent wypełnia ankietę, w której określa czy pali papierosy, ma nadwagę, nierówne bicie serca itp. Później przechodzi pełne badanie lekarskie internistyczne, z osłuchaniem tętnic szyjnych, serca, badaniem EKG, morfologii, lipidogramu. Dopiero po tych badaniach lekarz decyduje, czy pacjent wymaga skierowania do neurologa na szybką ścieżkę diagnostyczną. To na pewno będą ci pacjenci, którzy mieli w przeszłości incydent niedokrwienia, ale nie potrafili tak go nazwać. To będą pacjenci, u których wykryto szmery nad tętnicą szyjną i tacy, u których występują zaburzenia rytmu serca.
Dużo badań u lekarza POZ, a potem kolejne...
Tak, kolejne w poradni neurologicznej. Do niej może być skierowany także pacjent, który ma kilka innych czynników ryzyka takich, jak: nieprawidłowy lipidogram, cukrzycę, otyłość, pali papierosy, nadużywa alkoholu. W województwie śląskim, małopolskim i opolskim możemy wyłonić 600 pacjentów, którzy będą poddani szczegółowej diagnostyce neurologicznej.
Co ona obejmuje?
Każdy pacjent, który do nas zostanie skierowany przez lekarza POZ będzie miał najpierw konsultację neurologiczną, a później diagnostykę uzupełnimy o: tomografię komputerową głowy, USG tętnic szyjnych i kręgowych, badanie UKG czyli USG serca i holter EKG. Na to wszystko mamy 72 godziny. Od nas pacjent wychodzi po drugiej konsultacji neurologicznej, podsumowujemy wyniki badań, proponujemy zastosowanie odpowiedniej profilaktyki - te informacje przekazujemy kierującemu Lekarzowi Rodzinnemu.
(rs)