Półpasiec (łac. herpes zoster) to zakażenie wirusowe wywołane przez wirus ospy wietrznej i półpaśca (ang. varicella zoster virus, VZV, obecnie określany jako Human Herpesvirus-3 – HHV-3), ten sam wirus, który przy pierwszym zakażeniu wywołuje ospę wietrzną. Choroba może zatem wystąpić u wszystkich osób, które przebyły w przeszłości ospę wietrzną, niezależnie od tego czy przebieg ospy wietrznej był łagodny czy ciężki.
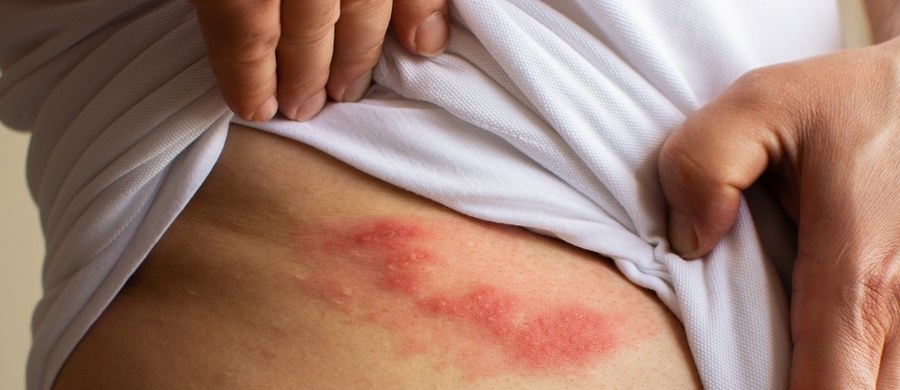
Półpasiec objawia się jednostronnym występowaniem bolesnych pęcherzyków charakterystycznie umiejscowionych na obszarach skóry unerwionych przez jeden korzeń rdzeniowy zwanych dermatomami. Ponieważ zmiany występują po jednej stronie i zwykle nie przekraczają linii środkowej ciała, a najczęstszą lokalizacją półpaśca są nerwy międzyżebrowe - stąd pochodzi nazwa choroby "pół-pasiec". Wystąpienie zmian skórnych jest zwykle poprzedzone pieczeniem, swędzeniem, mrowieniem i bólami, które mogą się utrzymać przez cały czas choroby.
Półpasiec jest zaraźliwy dla otoczenia. Po kontakcie z chorym osoby podatne na zakażenie mogą zachorować na ospę wietrzną.
Półpasiec może wystąpić tylko u osób, które wcześniej zostały zakażone wirusem ospy wietrznej, najczęściej w następstwie naturalnego zakażenia i przebycia ospy wietrznej lub rzadziej w następstwie szczepienia przeciw ospie wietrznej. Ponieważ właściwie cała populacja polska po 40. roku życie przebyła ospę wietrzną, w praktyce wszystkie osoby starsze są narażone na ryzyko półpaśca.
Czynnikiem rozwoju półpaśca jest wiek. Ryzyko półpaśca gwałtownie wzrasta po 50. roku życia. Po 85. roku życia ryzyko półpaśca wynosi 50 proc. Podobnie wraz z wiekiem gwałtownie wzrasta ryzyko rozwoju neuralgii popółpaścowej. Z tego powodu chorzy na półpasiec w zaawansowanym wieku mogą wymagać przyjęcia do szpitala celem leczenia powikłań choroby, w tym neuralgii.
Do czynników ryzyka rozwoju półpaśca należą choroby prowadzące do obniżenia odporności typu komórkowego, takie jak rozsiane nowotwory, w tym białaczki i chłoniaki, zakażenie ludzkim wirusem niedoboru odporności (HIV), a także leczenie immunosupresyjne (glikokortykosteroidy, leki podawane po przeszczepieniu narządów).
Na ciężki przebieg półpaśca narażeni są szczególnie pacjenci po przeszczepieniu szpiku kostnego oraz innych narządów litych, którzy przyjmują leki immunosupresyjne, w tym glikokortykosteroidy. Czynnikiem ryzyka jest leczenie choroby nowotworowej za pomocą radioterapii lub chemioterapii.
Wystąpienie zmian skórnych jest zwykle poprzedzone objawami czuciowymi: pieczeniem, swędzeniem, mrowieniem i bólami, które mogą się utrzymać przez cały czas choroby. Objawy czuciowe mogą poprzedzać wystąpienie wysypki o kilka dni do kilku tygodni. Niektórzy chorzy w fazie zwiastunowej mogą również skarżyć się na bóle głowy, światłowstręt i złe samopoczucie. Najbardziej charakterystyczną cechą wysypki półpaścowej jest występowanie przeźroczystych pęcherzyków zgrupowanych w skupieniach oraz układ zgodny z unerwieniem (dermatomy). Świeże wykwity pęcherzykowe stopniowo zasychają w ciągu 3-5 dni z wytworzeniem strupków. Wysypka półpaścowa zwykle ustępuje w ciągu 2-4 tygodni. Pozostałością wykwitów mogą być zaburzenia pigmentacji i trwałe blizny na skórze.
Wirus VZV, który wywołuje półpasiec, może przenosić się z osoby z aktywnym półpaścem na osoby podatne na zakażenie VZV, czyli takie, które dotąd nie chorowały na ospę wietrzną. W takich przypadkach może dojść do rozwoju ospy wietrznej, natomiast nie rozwinie się bezpośrednio półpasiec. Półpasiec jest znacznie mniej zaraźliwy niż ospa wietrzna i ryzyko zakażenia wirusem VZV po kontakcie z chorym jest małe. Wirus VZV rozprzestrzenia się poprzez bezpośredni kontakt z płynem występującym w wykwitach półpaścowych (pęcherzykach), natomiast bezpieczny jest krótkotrwały, przypadkowy kontakt. Chorzy na półpasiec są zaraźliwi dla otoczenia w fazie nieprzyschniętej wysypki pęcherzykowej, natomiast nie są zaraźliwi przed wystąpieniem wysypki ani po zaschnięciu pęcherzyków z wytworzeniem strupków
W Polsce nie obowiązują jednolite zalecenia dotyczące leczenia półpaśca. W leczeniu stosuje się leki przeciwwirusowe, które zmniejszają nasilenie i czas trwania objawów półpaśca. Warunkiem skuteczności jest wczesne rozpoczęcie leczenia, jak najszybciej po pojawieniu się wysypki. Nie udowodniono, by leczenie przeciwwirusowe zapobiegało wystąpieniu najważniejszego powikłania - neuralgii popółpaścowej. Dolegliwości bólowe leczy się objawowo.
Leczenie przeciwwirusowe zmniejsza nasilenie i czas trwania objawów półpaśca. Dostępnych jest kilka leków przeciwwirusowych (acyklowir, walacyklowir, famcyklowir), które mogą skrócić czas trwania i zmniejszyć jej nasilenie. Warunkiem skuteczności leczenia jest jego wczesne rozpoczęcie - jak najszybciej po pojawieniu się wysypki. Jednak nie udowodniono, by leczenie przeciwwirusowe zapobiegało wystąpieniu neuralgii popółpaścowej.
W leczeniu bólów stosuje się leki przeciwbólowe, maści rozgrzewające i okłady. Kąpiele i leki przeciwhistaminowe mogą złagodzić świąd towarzyszący wysypce.
Jedynym sposobem, zmniejszenia ryzyka wystąpienia półpaśca i towarzyszącego mu długotrwałego zespołu bólowego, który może być następstwem półpaśca są szczepienia ochronne. Za pomocą szczepień można zapobiegać ospie wietrznej, co zmniejsza ryzyko późniejszego wystąpienia półpaśca. Istnieje też szczepionka (niedostępna w Polsce), która służy do zapobiegania samemu półpaścowi u osób, które przebyły ospę wietrzną.
źródło: Medycyna Praktyczna
(ag)